Содержимое
- 1 Состав семенного секрета
- 2 Условия, необходимые для получения корректного спермиологического диагноза
- 3 Спермограмма: расшифровка анализа
- 3.1 Объем эякулята
- 3.2 Цвет
- 3.3 рН-среда
- 3.4 Плотность сперматозоидов
- 3.5 Время разжижения спермы
- 3.6 Консистенция
- 3.7 Количество сперматозоидов
- 3.8 Подвижность
- 3.9 Морфологические показатели
- 3.10 Количество живых сперматозоидов
- 3.11 Агглютинация и агрегация сперматозоидов
- 3.12 Незрелые половые клетки
- 3.13 Форменные элементы
- 4 Как осуществляется сбор и транспортировка материала?
- 5 Связь показателей спермограммы с мужской репродуктивной способностью
- 6 Медицинские термины, использующиеся при расшифровке спермограммы
- 7 Что влияет на показатели спермы?
- 8 Как улучшить спермограмму?
Лабораторный метод исследования семенного секрета - эякулята, применяющийся в медицинской практике для определения фертильности (способности к оплодотворению) мужчины, называется спермограммой. Данная методика, позволяющая оценить различные качественные и количественные показатели спермы, не является тестом на мужское бесплодие в прямом понимании этого слова, так как результаты проведенного исследования не могут в полной мере охарактеризовать мужскую репродуктивную способность.
 Состав семенного секрета
Состав семенного секрета
Эякулят, или семенной секрет, – это серовато-белая или молочно-белая жидкость, выделяющаяся из половых путей мужчины во время оргазма. Она представляет собой смесь секретов нескольких желез. 95 % спермы составляет спермоплазма (секрет семенных пузырьков и предстательной железы), а 5 % – продуцируемые яичками и их придатками мужские половые клетки (сперматозоиды). В состав спермоплазмы входят белки, антиоксидантные ферменты, метаболиты (лимонная кислота, карнитин, фруктоза и пр.). Сперматозоиды – это мелкие подвижные клетки, состоящие из головки, шейки, промежуточного отдела и жгутика. Гаплоидный (непарный) набор хромосом, несущих отцовскую генетическую информацию, плотно «упакован» в головке сперматозоида, что делает его неуязвимым к неблагоприятным факторам внешней среды. На переднем полюсе головки расположена акросома, способствующая проникновению спермия в яйцеклетку. При её отсутствии или недоразвитии сперматозоид теряет способность к оплодотворению. Вместе с тем на фертильность мужчины влияет подвижность и количество мужских половых клеток, объем семенной жидкости и морфология сперматозоидов. Вышеперечисленные показатели определяет анализ спермограммы, использующийся в клинической практике для исследования мужской репродуктивной способности.
Условия, необходимые для получения корректного спермиологического диагноза
Результаты спермограммы будут правильными только в том случае, если при сдаче эякулята соблюдаются следующие условия:
- перед сдачей анализа требуется 4–7-дневное воздержание от семяизвержения;
- за неделю до процедуры следует отказаться от потребления алкоголя (в том числе слабоалкогольных напитков), сильнодействующих снотворных и успокаивающих средств;
- на протяжении 2–5 дней необходимо воздержаться от посещения саун, бань и приема горячих ванн.
Рекомендованным методом для получения спермы является мастурбация.
Не рекомендуется проводить анализ спермограммы из эякулята, полученного после прерванного вагинального или орального контакта, а также после совокупления в латексном презервативе (компоненты влагалищной слизи, слюна и частички латекса могут исказить результаты исследования).
Спермограмма: расшифровка анализа
Объем эякулята
В норме объем семенной жидкости должен составлять 2 и более миллилитров (3–5 мл – нормоспермия). Если спермы менее 2 мл, диагностируется гипоспермия. Данное состояние, как правило, связано с недостаточной функцией семенных пузырьков и простаты. Увеличение объема эякулята свыше 5 мл (гиперспермия) может сигнализировать о развитии воспалительного процесса в придаточных половых железах мужской половой системы. При отсутствии семенного секрета, а также при ретроградной эякуляции, характеризующейся оргазмом без семяизвержения, диагностируется аспермия.
Цвет
Нормальная сперма имеет сероватый, молочно-белый или желтовато-белый оттенок. Красный, бурый или розоватый цвет эякулята сигнализирует о присутствии в нем крови. Данное состояние, как правило, может быть следствием травмы, воспаления, присутствия камня или опухоли в простате. Выраженный желтоватый оттенок семенного секрета нередко сигнализирует о наличии желтухи. Также он может наблюдаться при приеме некоторых витаминов.
рН-среда
В норме pH семенного секрета составляет 7,2–7,8 (сперма имеет слабощелочную среду). Показатели ниже и выше данных отметок сигнализируют о наличии воспалительного процесса в семенных пузырьках или простате.
Плотность сперматозоидов
При нормальных показателях спермограммы в 1 мл семенного секрета содержится 20 и более миллионов половых клеток (до 120). Снижение плотности сперматозоидов называется олигозооспермией, а повышенная плотность – полизооспермией. Высокая плотность чаще всего сочетается с пониженной оплодотворяющей способностью спермиев и зачастую впоследствии сменяется олигозооспермией.
Время разжижения спермы
В норме срок разжижения эякулята до нормальной вязкости составляет 40–60 минут. Изменение данного параметра в сторону увеличения может свидетельствовать о наличии хронических процессов в простате или семенных пузырьках. Более вязкая среда приводит к потере сперматозоидами биологически доступной энергии для передвижения. Как следствие, они дольше находятся в кислой среде влагалища, теряя способность к оплодотворению.
Консистенция
Вязкость спермы измеряется в сантиметрах. Данный тест проводят при помощи специальной иглы. Ею формируют отдельные капли, которые под воздействием силы тяжести вытягиваются в нити. В норме вязкость не должна превышать 0,5 см. При более высоких показателях способность мужчин к оплодотворению снижается.
Количество сперматозоидов
В хорошей спермограмме общее количество мужских половых клеток составляет 40–600 млн. Для определения данного показателя полученную плотность умножают на объем.
Подвижность
По скорости своего передвижения сперматозоиды подразделяются на 4 группы:
- А (активно-подвижные со стремительным прямолинейным движением);
- В (мало-подвижные с прямолинейным движением);
- С (мало-подвижные с вращательным или колебательным движением);
- D (неподвижные).
Морфологические показатели
Морфология сперматозоидов – это один из самых важных и информативных показателей спермограммы. В нормальном эякуляте присутствует порядка 40–60 % морфологически нормальных мужских половых клеток. В том случае, если их количество не достигает 20 %, диагностируется тератоспермия (высокое содержание деформированных спермиев).
Количество живых сперматозоидов
В норме спермограмма должна содержать более 50 % живых сперматозоидов. Состояние, при котором в семенной жидкости большая часть спермиев – неподвижные (мертвые) клетки, называется некроспермией. Подобное нарушение может иметь временный или постоянный характер. Как правило, причиной временной некроспермии являются стрессы, инфекционные заболевания или отравление. Длительное отсутствие живых сперматозоидов в эякуляте – признак тяжелых расстройств сперматогенеза.
Агглютинация и агрегация сперматозоидов
Агглютинация (склеивание) спермиев – это патологический процесс, свидетельствующий о наличии иммунных нарушений. Истинная агглютинация в спермограмме является состоянием, при котором сперматозоиды склеиваются между собой любыми частями, теряя подвижность. Её следует отличать от агрегации, при которой половые клетки склеиваются друг с другом при помощи частичек эпителия, слизи и других клеточных элементов.
Незрелые половые клетки
В норме в семенной жидкости присутствует около 2 % эпителиальных клеток семенных канальцев яичка. Если этот показатель превышает допустимые нормы, возникает подозрение на развитие секреторного бесплодия.
Форменные элементы
Лейкоциты – 3–4 в поле зрения. Повышенное содержание сигнализирует о наличии воспалительного процесса в органах репродуктивной системы (везикулит, уретрит, простатит, орхит и пр.).
Эритроциты – в норме отсутствуют. Красные кровяные тельца обнаруживаются в семенном секрете при травмах половых органов, опухолях, камнях в простате. Это достаточно серьезный симптом, требующий обязательной врачебной помощи.
Лецитиновые зерна. Это специфические неклеточные частицы, выделяемые предстательной железой. Лецитиновые зерна количественно не определяются, а просто обозначаются (+/-). При отсутствии или очень незначительном количестве лецитиновых зерен возможно снижение функции простаты.
Слизь. В норме присутствует в незначительном количестве. Повышенное содержание наблюдается при воспалении придаточных половых желез. Обозначается (+/-).
Амилоидные тельца. Данные образования представляют собой слепки секрета предстательной железы. В норме присутствуют в семенном секрете в незначительных количествах. Их отсутствие может сигнализировать о некотором снижении функции простаты.
Расшифровка спермограммы – достаточно сложный и ответственный процесс, который можно доверить только профессиональному спермиологу. Это связано с тем, что исследование семенной жидкости является одной из самых субъективных (предвзятых) методик, то есть оно полностью зависит от уровня квалификации специалиста. Также необходимо отметить, что в нормативных показателях семенной жидкости не указаны минимальные значения, при которых возможно наступление беременности.
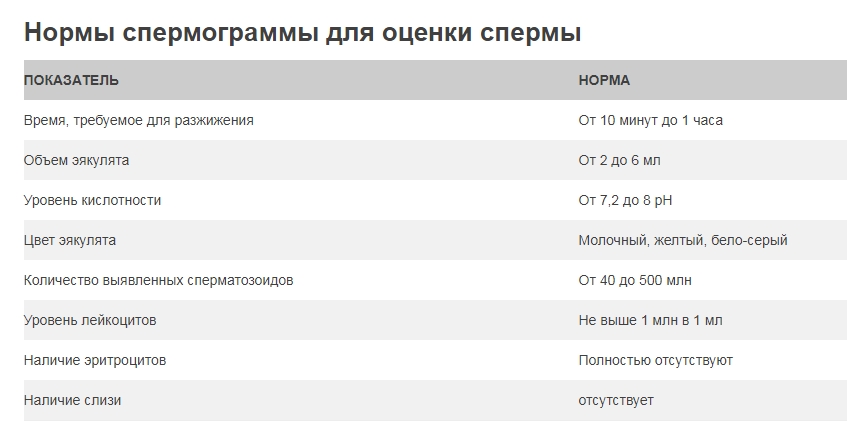
Нормы спермограммы для оценки спермы

Нормы спермограммы для оценки сперматозоидов
Как осуществляется сбор и транспортировка материала?
Всю семенную жидкость, выделившуюся при семяизвержении, необходимо собрать в стерильный пластиковый контейнер. Материал должен быть доставлен в лабораторию не позже, чем через 20 минут после сдачи анализа. На посуде следует указать точное время семяизвержения. Во время транспортировки температура спермы в контейнере должна быть приближена к температуре тела. Для этого её рекомендуется всячески беречь от перепадов температур. В идеале же спермограмма должна сдаваться в специально отведенном для этого помещении, расположенном рядом с лабораторией.
Связь показателей спермограммы с мужской репродуктивной способностью
К сожалению, далеко не всегда нормальное строение мужских половых клеток, их количество и скорость передвижения являются ключевыми параметрами, влияющими на возможность зачатия. По статистике, у 30 % мужчин с нормальными показателями спермограммы диагностируется бесплодие. В то же время отклонения от нормы не всегда являются основанием для вынесения окончательного вердикта об отсутствии фертильности (плодовитости) мужчины. Репродуктивной медицине известны случаи, когда даже при неудовлетворительном качестве и составе спермы происходило долгожданное зачатие.
Медицинские термины, использующиеся при расшифровке спермограммы
- Аспермия – полное отсутствие семенного секрета.
- Азооспермия – отсутствие в эякуляте мужских половых клеток.
- Астенозооспермия – сниженная подвижность сперматозоидов.
- Акинозооспермия – полная неподвижность спермиев.
- Гемоспермия – присутствие в эякуляте красных кровяных телец (эритроцитов).
- Лейкоцитоспермия – повышенное содержание в сперме лейкоцитов.
- Некрозооспермия – наличие в сперме только мертвых сперматозоидов.
- Нормозооспермия – нормальные показатели спермограммы.
- Олигоспермия – пониженный объем спермы.
- Олигозооспермия – недостаточное количество сперматозоидов.
- Полизооспермия – количество мужских половых клеток превышает референтное значение.
- Тератозооспермия – повышенное содержание в эякуляте аномальных сперматозоидов.
Что влияет на показатели спермы?
Многие семейные пары, обратившиеся за помощью к репродуктологам, интересуются, что влияет на показатели спермы и как улучшить качество спермограммы.
Наибольшее влияние на сперматозоиды оказывает никотин и алкоголь (так называемые привычные интоксикации). Также значительное ухудшение показателей семенного секрета отмечается в период и после лечения сульфаниламидными, антибактериальными и противовирусными препаратами. Неблагоприятно воздействуют на мужскую репродуктивную систему анаболические средства, усиливающие синтез белка в организме, наркотики, гормоны, транквилизаторы, нитрофурановые производные и препараты, снижающие артериальное давление.
Неблагоприятно воздействуют на мужскую фертильность профессиональные вредности (работа в условиях высоких и низких температур, ионизирующая радиация, длительный контакт с различными веществами органической и неорганической природы).
Существенно снижается качество семени при заболеваниях урогенитального тракта (инфекции, передающиеся половым путем, простатит), после перенесенного эпидпаротита, гепатита и пр.
Негативное влияние на подвижность сперматозоидов оказывает слишком узкое белье и брюки. Ношение «неправильной» одежды приводит к нарушению проходимости семявыводящего протока (парного органа, расположенного в области пахового канала). Вместе с тем причиной нарушения нормального оттока семенного секрета из придатков яичек могут стать различные опухоли, кистозные новообразования, спайки, образовавшиеся после воспалительного процесса или хирургического вмешательства, травмы органов мошонки, а также врожденные анатомические аномалии. В подобных ситуациях для нормализации состояния может потребоваться операция.
Отрицательное влияние на качество спермы оказывают аутоиммунные нарушения в организме (иммунное бесплодие, сопровождающееся выработкой антиспермальных антител). Тяжелые аутоиммунные расстройства, при которых иммунная система мужчины расценивает собственные половые клетки как чужеродные агенты, очень трудно поддаются лечению.
Еще один фактор, способный существенно снизить качество спермы: конфликтные ситуации в межличностных отношениях (так называемое психологическое бесплодие). Также ухудшают оплодотворяющую способность эякулята частые или очень редкие половые контакты. В первом случае в семенном секрете появляются незрелые формы клеток и снижается общее количество сперматозоидов, а во втором – снижается процент подвижных спермиев.
Существенное влияние на характер семенного секрета оказывает алиментарный фактор: лишний вес, погрешности в диете (потребление большого количества жирной, сладкой и жареной пищи), недостаточность витамина С, цинка и селена. Облегчить данную ситуацию поможет умеренность в еде, потребление большого количества растительной пищи и продуктов, богатых минералами и микроэлементами.
Пестициды, использующиеся в сельском хозяйстве для борьбы с вредителями, также очень негативно влияют на качество семенного секрета, скорость передвижения сперматозоидов и их способность к оплодотворению.
Исходя из вышесказанного можно сделать вывод: психологический комфорт, здоровый образ жизни, не сдавливающая гениталии одежда и правильное питание – вот основные факторы, в большинстве случаев позволяющие увеличить вероятность успешного оплодотворения яйцеклетки. Однако иногда добиться улучшения возможно только при помощи специальных препаратов, нормализующих качество спермы.
Как улучшить спермограмму?
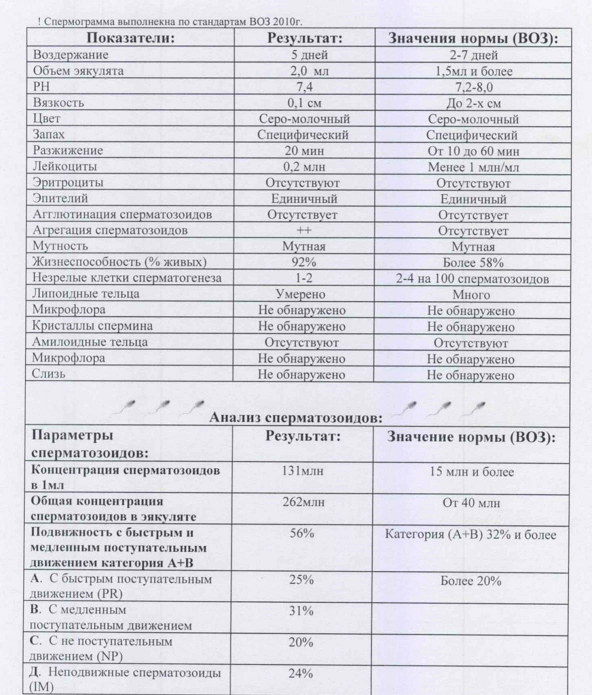
Пример нормальной спермограммы
Клиницистам нередко приходится сталкиваться с ситуациями, при которых для улучшения морфологических показателей мужского семени требуется медикаментозная терапия. В настоящее время в андрологии при лечении мужского бесплодия используется обширная группа препаратов для улучшения спермограммы, включающая в себя гормональные средства, ферменты, иммуномодуляторы, вазопротекторы, корректоры половой функции и пр. Следует отметить, что все они должны применяться с разрешения и под контролем лечащего врача. Самолечение в данной ситуации может только усугубить существующую проблему.
При снижении секреции мужских половых желез, приводящем к развитию различных форм бесплодия, пациентам рекомендуется инъекционное введение ХГЧ (хорионического гонадотропина человека). После того как работа яичек нормализуется, для стимуляции выработки спермы, параллельно с инъекциями ХГЧ, назначается гормон ФСГ. Через несколько месяцев количество спермы повышается настолько, что мужчина становится способным к оплодотворению.
После прохождения курса лечения у пациентов наблюдается увеличение количества сперматозоидов и повышение уровня тестостерона.
Витамины, биологически активные добавки и минеральные препараты – эти средства в некоторых ситуациях также позволяют улучшить морфологию мужской спермограммы. Несмотря на то, что они считаются безвредными, приступая к лечению необходимо предварительно проконсультироваться с врачом.
 Состав семенного секрета
Состав семенного секрета


